Sapevi che la parodontite è una delle malattie croniche più diffuse al mondo? Eppure, molte persone non sanno di averla — finché non è troppo tardi. Questo articolo è scritto per te, con un linguaggio chiaro e senza tecnicismi inutili, perché conoscere la malattia è il primo passo per guarire.
Cos’è la parodontite ?
La parodontite è una malattia infiammatoria cronica che colpisce le strutture di supporto del dente: la gengiva, il legamento parodontale, il cemento radicolare e l’osso alveolare. In parole semplici, è un’infezione batterica che, se non trattata, distrugge progressivamente i “pilastri” che tengono i denti nella loro sede.
È importante distinguerla dalla gengivite, che è la sua fase iniziale e reversibile: nella gengivite l’infiammazione riguarda solo le gengive e non ha ancora intaccato l’osso. Quando l’infezione si approfondisce e inizia a ledere il tessuto osseo, si parla allora di parodontite vera e propria.
Esiste in due forme principali:
- Parodontite cronica: la forma più comune, si sviluppa lentamente nel corso di anni, spesso in modo silenzioso.
- Parodontite aggressiva: più rara, progredisce rapidamente anche in soggetti giovani e in buona salute generale.
Le cause: perché si sviluppa?
All’origine di tutto c’è la placca batterica, un sottile film invisibile che si forma continuamente sui denti. Se non rimossa con una corretta igiene orale quotidiana, la placca si mineralizza trasformandosi in tartaro (o calcolo), una superficie rugosa che i batteri colonizzano con ancora maggiore facilità.
Ma non è solo una questione di igiene. La parodontite è una malattia multifattoriale: ciò significa che diversi fattori — biologici, ambientali e comportamentali — concorrono nel determinarne la comparsa e la gravità.
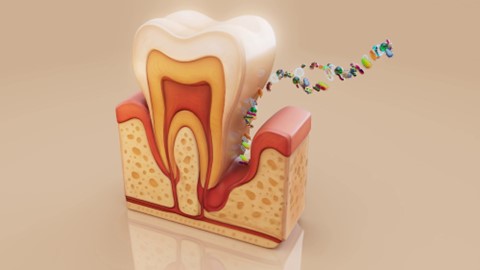
Fig. 2 – I batteri attaccano le strutture di supporto del dente | Immagine di Julos su Freepik
Fattori di rischio principali
- Igiene orale insufficiente: spazzolamento scorretto o non regolare, mancata pulizia degli spazi interdentali.
- Fumo di sigaretta: è il fattore di rischio modificabile più importante. I fumatori hanno un rischio 3-7 volte superiore di sviluppare la parodontite rispetto ai non fumatori.
- Diabete mellito: una glicemia non controllata riduce le difese immunitarie e altera la risposta dei tessuti, favorendo l’infezione.
- Predisposizione genetica: circa il 30-50% della suscettibilità alla malattia ha una componente ereditaria. Se un genitore o un fratello ha avuto la parodontite, il tuo rischio è più elevato.
- Stress cronico: altera la risposta immunitaria e spesso porta a trascurare l’igiene orale.
- Farmaci: alcuni medicinali (antiepilettici, calcio-antagonisti, immunosoppressori) possono causare ipertrofia gengivale, facilitando l’accumulo di placca.
- Masticazione parafunzionale (bruxismo): il digrignamento dei denti sottopone il parodonto a carichi eccessivi, aggravando il danno.
Un dato importante: la parodontite non dipende solo da quanto ti lavi i denti. Anche una persona attenta all’igiene orale può svilupparla, soprattutto se è geneticamente predisposta o ha fattori sistemici come il diabete.
Come riconoscerla: i sintomi
La parodontite viene spesso definita la “malattia silenziosa” perché nelle fasi iniziali può essere del tutto asintomatica. Questo la rende insidiosa: molti pazienti arrivano alla diagnosi solo quando il danno è già significativo.
I segnali a cui prestare attenzione:
- Gengive che sanguinano durante lo spazzolamento o l’uso del filo interdentale
- Gengive arrossate, gonfie o che sembrano “ritirarsi” verso l’alto
- Alito cattivo persistente (alitosi) che non migliora con lo spazzolamento
- Sensibilità ai denti a caldo e freddo dovuta all’esposizione delle radici
- Denti che sembrano “allungarsi” (è in realtà il tessuto gengivale che si abbassa)
- Mobilità dentale o spostamento dei denti
- Dolore durante la masticazione (nelle fasi avanzate)
Se riconosci uno o più di questi segnali, ti invito a non rimandare una visita specialistica. Ricorda: prima si interviene, maggiori sono le possibilità di guarigione.
Le conseguenze sulla salute orale e generale
Conseguenze nella bocca
Il danno che la parodontite provoca in bocca è strutturale e, nelle fasi avanzate, irreversibile. Man mano che l’osso si riassorbe, i denti perdono il loro supporto fino a diventare mobili e, infine, a cadere. La perdita dei denti non è solo un problema estetico: compromette la masticazione, l’alimentazione, la pronuncia e — in modo profondo — l’autostima e la qualità della vita.
Il legame con la salute generale
Negli ultimi vent’anni la ricerca scientifica ha dimostrato in modo convincente che la parodontite non è una malattia confinata alla bocca. I batteri e le sostanze infiammatorie prodotte nel cavo orale entrano nel circolo sanguigno e possono influenzare negativamente l’intero organismo.
Le associazioni più documentate dalla letteratura scientifica:
- Malattie cardiovascolari: la parodontite aumenta il rischio di infarto e ictus. I batteri orali sono stati rinvenuti nelle placche aterosclerotiche.
- Diabete: il rapporto è bidirezionale: il diabete favorisce la parodontite e, a sua volta, la parodontite peggiora il controllo glicemico, creando un circolo vizioso.
- Gravidanza: le donne in gravidanza con parodontite non trattata hanno un rischio aumentato di parto pretermine e basso peso alla nascita.
- Malattie respiratorie: i batteri orali inalati possono aggravare patologie come la broncopneumopatia cronica ostruttiva (BPCO) e le polmoniti.
- Artrite reumatoide e altre malattie autoimmuni: esistono evidenze di una correlazione con l’infiammazione sistemica cronica.
Curare la parodontite non significa solo salvare i tuoi denti. Significa anche prendersi cura della propria salute nel senso più ampio: cuore, metabolismo, e benessere generale.
La diagnosi: cosa aspettarsi dal dentista
La diagnosi di parodontite viene effettuata attraverso una valutazione clinica accurata. Il cuore dell’esame è il sondaggio parodontale: usando uno strumento sottile e millimetrato chiamato sonda, il medico misura la profondità delle “tasche” che si formano tra il dente e la gengiva, i dati raccolti vengono poi riportati nella cartella parodontale del paziente sottoforma di grafico. Una tasca superiore a 3-4 mm è segnale di malattia in atto.
A questo si aggiunge uno status radiografico digitale ad alta definizione o, nei casi complessi, una TC Cone Beam, che permettono di valutare l’entità del riassorbimento osseo attorno ai denti.
Non c’è nulla di doloroso in questo iter diagnostico. La visita è il punto di partenza di un percorso che il medico costruirà insieme a te, in base alla gravità della tua situazione.
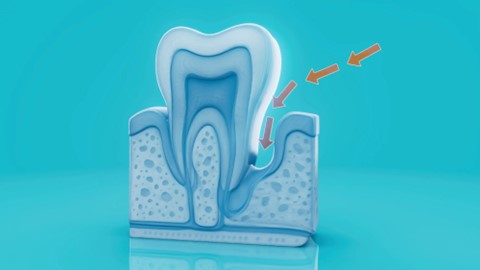
Fig. 3 – La tasca parodontale: spazio patologico tra dente e gengiva | Immagine di Julos su Freepik
Le cure: come si tratta la parodontite?
La buona notizia è che la parodontite si può trattare efficacemente. L’obiettivo della terapia parodontale non è solo eliminare l’infezione in atto, ma creare le condizioni perché il paziente possa mantenere i risultati ottenuti nel tempo. Il trattamento si articola generalmente in più fasi. Nella pagina seguente vengono descritte tutte le fasi necessarie alla cura e al controllo della malattia.
1. Fase igienica (o causale)
È il punto di partenza imprescindibile. Prima di qualsiasi altra manovra, lo specialista o l’igienista dentale esegue una pulizia professionale approfondita (detartrasi e levigatura radicolare), rimuovendo tartaro e batteri dalle superfici dentali — incluse quelle sotto la gengiva. Parallelamente, vengono insegnate al paziente le corrette tecniche di igiene orale domiciliare: spazzolino manuale o elettrico, filo interdentale, scovolini. Senza un’igiene quotidiana accurata, nessun trattamento può avere successo nel lungo termine.
2. Terapia parodontale non chirurgica (Scaling and Root Planing)
Con strumenti manuali e/o ultrasonori, lo specialista o l’igienista dentale esegue una detartrasi e levigatura radicolare in anestesia locale, raggiungendo le tasche parodontali profonde per rimuovere i depositi batterici dalle radici. L’obiettivo è ridurre l’infiammazione e favorire la chiusura delle tasche. Nella grande maggioranza dei casi, questa terapia — se eseguita con cura e abbinata a una buona igiene domiciliare — è sufficiente a stabilizzare la malattia.
3. Rivalutazione parodontale
Dopo circa 6-8 settimane dal termine della terapia non chirurgica, lo specialista rivaluta la situazione. Si misurano nuovamente le tasche, si valuta il sanguinamento e si decide se i risultati sono soddisfacenti o se è necessario procedere con la chirurgia o con altre terapie di supporto.
4. Chirurgia parodontale
In caso di tasche molto profonde o di situazioni anatomiche complesse che non hanno risposto alla terapia non chirurgica, può essere necessario un intervento chirurgico. Le tecniche più utilizzate includono:
- Chirurgia resettiva: rimozione delle tasche residue per creare un profilo gengivale più facile da mantenere pulito.
- Chirurgia rigenerativa: utilizzo di membrane e biomateriali per stimolare la rigenerazione dell’osso e del legamento parodontale perduti.
- Innesti di tessuto connettivo: per correggere le recessioni gengivali e ricoprire le radici esposte.
5. Terapia di supporto parodontale (mantenimento)
Questa è forse la fase più importante di tutte. La parodontite è una malattia cronica: anche dopo la guarigione, richiede controlli periodici ogni 3-6 mesi. Durante le sedute di mantenimento vengono rimosse le nuove formazioni di tartaro, controllate le tasche e motivato il paziente all’igiene orale. Il mantenimento è la differenza tra un trattamento che dura nel tempo e uno che fallisce nel giro di qualche anno.
La terapia parodontale è un percorso in cui il paziente è protagonista. La motivazione e la costanza nell’igiene orale domiciliare contano quanto l’abilità del professionista.
Cosa puoi fare tu: la prevenzione
La parodontite si può prevenire — o quantomeno ridurre significativamente il rischio di svilupparla — con alcune abitudini quotidiane e con controlli regolari.
- Spazzola i denti almeno due volte al giorno (meglio tre), per almeno due minuti, con una tecnica corretta.
- Pulisci gli spazi interdentali ogni giorno con filo, scovolino o idropulsore.
- Non fumare: smettere di fumare è il cambiamento che ha il maggiore impatto sulla salute parodontale.
- Controlla il diabete: mantieni la glicemia nei range consigliati dal tuo medico.
- Effettua visite di controllo almeno una volta all’anno (due volte l’anno se sei a rischio elevato).
- Segnala al dentista o allo specialista qualsiasi gengiva che sanguina: non è normale e non va ignorata.
Una parola finale
So che a volte può essere difficile accettare una diagnosi di parodontite. Potreste sentirvi in colpa per non esservi accorti prima, o preoccupati per il futuro dei vostri denti. Ma voglio rassicurarvi: la parodontite è una malattia trattabile. Con le terapie giuste, l’impegno reciproco tra paziente e professionista, e un regolare mantenimento nel tempo, è possibile stabilizzare la malattia, conservare i propri denti per molti anni e migliorare sensibilmente la qualità della vita.
Il primo passo — il più importante — è quello che avete già fatto: informarvi. Ora il passo successivo è prenotare una visita. Il vostro sorriso e la vostra salute valgono.
Con cura,
Dott. Carlo Pelizzoni e il suo team odontoiatrico
Per informazioni o domante contatta il nostro studio:
Studio odontoiatrico specialistico e di medicina preventiva Dott. Pelizzoni
Tel 026143234
© 2026 Dott. Carlo E. Pelizzoni
Bibliografia essenziale
Le informazioni contenute in questo articolo si basano sulle più aggiornate evidenze scientifiche disponibili in letteratura. Di seguito i principali riferimenti:
- Tonetti MS, Greenwell H, Kornman KS. Staging and grading of periodontitis: Framework and proposal of a new classification and case definition. J Periodontol. 2018;89(Suppl 1):S159–S172.
- Papapanou PN, Sanz M, Buduneli N, et al. Periodontitis: Consensus report of workgroup 2 of the 2017 World Workshop on the Classification of Periodontal and Peri-Implant Diseases and Conditions. J Periodontol. 2018;89(Suppl 1):S173–S182.
- Chapple ILC, Mealey BL, Van Dyke TE, et al. Periodontal health and gingival diseases and conditions on an intact and a reduced periodontium: Consensus report of workgroup 1 of the 2017 World Workshop. J Periodontol. 2018;89(Suppl 1):S74–S84.
- Sanz M, Marco Del Castillo A, Jepsen S, et al. Periodontitis and cardiovascular diseases: Consensus report. J Clin Periodontol. 2020;47(3):268–288.
- Sanz M, Ceriello A, Buysschaert M, et al. Scientific evidence on the links between periodontal diseases and diabetes: Consensus report and guidelines of the joint workshop on periodontal diseases and diabetes. J Clin Periodontol. 2018;45(2):138–149.
- Chambrone L, Preshaw PM, Ferreira JD, et al. Effects of periodontal treatment on the glycaemic control of people with diabetes mellitus and periodontitis: a systematic review. J Clin Periodontol. 2013;40(4):388–410.
- Herrera D, Sanz M, Shapira L, et al. Association between periodontal diseases and cardiovascular diseases, diabetes and respiratory diseases: Consensus report of the Joint Workshop by the European Federation of Periodontology (EFP) and the European arm of the World Organization of Family Doctors (WONCA Europe). J Clin Periodontol. 2023;50(6):819–841.
- Sanz M, Herrera D, Kebschull M, et al. Treatment of stage I–III periodontitis—The EFP S3 level clinical practice guideline. J Clin Periodontol. 2020;47(Suppl 22):4–60.
Articolo a scopo divulgativo. Per qualsiasi preoccupazione o approfondimenti, consulta lo specialista

